Специалисты недоумевают: в России делают много тестов, но мало выявляют COVID-19 в расчете на число обследованных. Одно из популярных объяснений этого – статистикой заболеваемости манипулируют. Так ли это на самом деле? Давайте разбираться.
Диагностика COVID-19 доступна?
Доступность диагностики означает, что пройти диагностическое исследование может любой человек по своему желанию: купил тест в аптеке или зашел в поликлинику – и всё.
Через 15-30 минут у тебя на руках результат (при использовании экспресс-теста) или номер, по которому ты можешь получить результат через 2-3 дня. Так, например, организована диагностика при ВИЧ-инфекции. А что с COVID-19? Медицинские функционеры утверждают, что диагностика доступна:
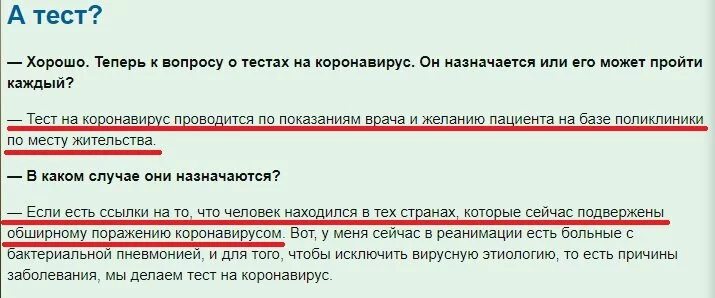
Но, к сожалению, в реальности все не так просто. В России обследуют на COVID-19 прибывших из неблагополучных стран, контактных с ними (при наличии клинических симптомов) и больных с клиникой пневмонии. Диагностика проводится в два этапа: взятый диагностический материал направляют в лабораторию Роспотребнадзора и, при получении положительного результата, образец отправляют на подтверждение в Новосибирск.
На всех этих этапах возможны ошибки.
Внимание: ошибки!
- Инфицированный человек без клинических симптомов может передавать инфекцию уже через 4-5 дней после заражения. Более половины случаев COVID-19 протекают в скрытой, бессимптомной форме, как ОРВИ. В условиях отсутствия поголовного тестирования эти люди остаются не выявленными источниками инфекции и способны заражать окружающих.
- Больных с пневмониями, судя по информации в Интернете от врачей, обследуют на COVID-19 далеко не в 100%.
- Ошибки могут быть при заборе материала на исследование.
- «Двухэтапность» проведения исследований также, по мнению специалистов, увеличивает вероятность технических ошибок, обусловленных «человеческим фактором».
Но есть еще одна причина, по которой возможно «недовыявление» инфицированных COVID-19 – качество диагностических тест-систем.
Качество диагностики
Специалисты утверждают, что качество диагностики зависит не только от ее организации, но и от чувствительности используемых тестов.
Чувствительность тест- систем
Современные методы диагностики инфекционных заболеваний – иммуноферментный анализ (ИФА) и полимеразная цепная реакция (ПЦР). ПЦР позволяет поставить диагноз по «обломкам» самого вируса во взятом материале (мазок из ротоглотки, например). В ИФА обнаруживают антитела к вирусу, нарабатываемые иммунной системой человека.
Антитела в количествах, достаточных для определения в ИФА, вырабатываются не сразу. Поэтому для диагностики ВИЧ-инфекции рекомендуют делать тест через 3 месяца после возможного заражения.
Возможности ПЦР для быстрой диагностики существенно выше – в ней же обнаруживают присутствие в исследуемом материале самого вируса! Но исследование в этом методе дороже, чем анализ в ИФА.
ВАЖНО! Быстрота выявления заболевания важна для лечения и профилактики – чем раньше выявили заболевание, тем проще обезопасить окружающих и начать своевременное лечение.
Пример доступного исследования – экспресс-тесты на ВИЧ. Они и чувствительны (спустя 3 месяца после заражения) и не дороги. В России экспресс-тестов пока нет.
ПЦР, ты — лучший!

Для COVID-19 это верно. Ждать 3 месяца для постановки диагноза в ИФА – слишком дорогое удовольствие: мертвому справка о наличии вируса не нужна.
Но мы сегодня – о чувствительности ПЦР. Так вот: ПЦР бывают разными. «Простая» ПЦР не особенно чувствительна. При простой ПЦР можно пропустить вирус, особенно когда вирусная РНК выделяли в спешке и в подготовленном к исследованию материале остались частички клеточной оболочки «посторонних» бактерий, живущих в организме.
А вот квантитативная ПЦР (qPCR) – совсем другое дело. С помощью этого метода можно обнаружить в мазке всего несколько копий вируса (вирусного генома).
Не все российское — лучшее
Увы, российские тесты пока существенно уступают некоторым зарубежным аналогам. Как утверждают специалисты, российские тесты обнаруживают вирус только когда в образце на миллилитр присутствует более 100 000 копий вирусного генома.
Тест, используемый в США, позволяет обнаружить вирус, когда в одном миллилитре исследуемого образца содержится всего 6250 копий вируса. Это означает, что чувствительность российских тест-систем меньше примерно в 10-16 раз.
Ученые считают, что врачи в России будут пропускать случаи COVID-19, особенно когда болезнь протекает в легкой или бессимптомной форме. Это особенно важно при обследовании контактных с больным – существенно увеличиваются риски дальнейшего распространения инфекции.
Заключение:
- Существуют разные стратегии борьбы с эпидемией. Одна из них, успешно примененная в Сингапуре и Исландии, предполагает раннюю диагностику COVID-19, изоляцию больных и лечение.
- Очевидно, что при существующем качестве диагностики осуществление этой стратегии вряд ли способно дать результат. Вероятно, поэтому принято решение о финансировании разработки и совершенствовании имеющихся отечественных тест-систем.
- В условиях проведения диагностики тестами с низкой чувствительностью нет смысла искажать статистику. Невысокая результативность тестирования – не показатель низкой распространенности COVID-19 в России, а признак недостаточного качества диагностики.
Нам, конечно же, куда важнее, чем качество диагностики, понимать: насколько эффективны противоэпидемическая стратегия, выбранная в России. Но об этом – в следующем посте.
Автор статьи: Олейник Сергей Викторович, врач-эпидемиолог, организатор здравоохранения.
- Резюме — https://docs.google.com/document/d/1S5W9Eokf9k0a8gCssuPxxny—3LYM6wnOh0EqwBoMhw/edit?usp=sharing
- Электронная почта:
- Страница ВК: https://vk.com/id432737701
- Блог ЖЖ: https://aidsexpert.livejournal.com/
- Твиттер-аккаунт: https://twitter.com/aidsexpert
- Канал на Яндекс Дзен: «О ВИЧ-инфекции популярно» — https://zen.yandex.ru/id/5a5622b3c5feafc44d9930ff


